در زندگی زناشویی زوج ها یکی از چالش های بسیار مهم، اقدام به بارداری و والد شدن است. اما خلاف تمام انتظارات زوج ها اقدام به بارداری در ماه های نخست صورت نمی گیرد و احتمال دارد مشکل ناباروری بروز بکند. ما در این مقاله شما را با نازایی و ناباروری مردان و عوامل تاثیر گذار بر آن آشنا خواهیم نمود و درمان قطعی و سریع را مطرح می نماییم.
ناباروری چیست؟
پزشکان متخصص، زمان نرمال از اولین رابطه بدون جلوگیری را شش الی یک سال در نظر می گیرند. هنگامی که هر زوج تصمیم به بارداری و فرزندآوری داشته باشند، رابطه بدون هیچ گونه جلوگیری را اقدام به بارداری می نامند. در زمان اقدام به بارداری بهتر است در همان ابتدا تحت نظر دکتر متخصص زنان و زایمان این روند را به پیش برد.
اگر بارداری بطور طبیعی رخ داد، قطعا همه ی فاکتورهای سلامتی در زن و مرد وجود داشته است اما اگر زمان از یک سال گذشت و نتیجه ای حاصل نشد، پزشک متخصص با گرفتن آزمایشات و سونوگرافی ناباروری را در هر زوج مورد سنجش و ارزیابی قرار می دهد.
انواع ناباروری
- ناباروری زنان
- ناباروری مردان
- ناباروری زن و مرد همزمان
- عوامل ناشناخته
ناباروری در زنان
پزشک متخصص ابتدا در بانوان عامل نازایی را مورد ارزیابی قرار می دهند. شیوع ترین عامل نازایی در بانوان عبارتند از: عامل سن زیاد، نامنظم بودن چرخه پریودی، ناسالم بودن رحم و لوله های رحمی و آسیب شدید به لوله ها، میزان اضافه وزن و یا کاهش وزن شدید، توده ناکافی و یا فراوان چربی در بدن، هورمون های زنانه و مردانه بطور نامنظم، تخمدان ناسالم، تخمک های کم و بی کیفیت، و عوامل کم شیوع دیگری مانند استفاده از دخانیات، تنش های فکری، استرس و اضطراب فراوان، انواع عفونت و باکتری ها می باشد.
پزشک متخصص با ارزیابی تمام موارد ذکر شده رحم را آماده باروری می کند اما همچنان باروری صورت نمی گیرد، در این زمان بحث ناباروری مردان مطرح می گردد. ناباروری همان طور که در زنان صورت می گیرد، در مردان نیز به میزان ۳۰% احتمال وقوع دارد. نازایی و ناباروری هم در زنان و هم در مردان قابل درمان است.
ناباروری در مردان
عوامل ناباروری در مردان کمتر از زنان است و با دوره های کمتر درمان قابل رفع می باشند. ناباروری در مردان به علت کم بودن و یا نبودن اسپرم، و یا اسپرم ناقص می باشد. از عواملی متداولی که باعث ناباروری مردان می شوند می توان به موارد زیر اشاره کرد:
عامل سن: هر اندازه سن بیشتر شود کیفیت اسپرم پایین تر می آید. عامل سن علاوه بر کیفیت پایین اسپرم، کیفیت ژنتیکی اسپرم را نیز دچار تداخل می کند. کیفیت پائین ژنتیکی اسپرم در مردان، باعث کاهش باروری، مبتلا شدن جنین به برخی نقص ها مانند عقب ماندگی یا به اصطلاح سندروم دان ، افزایش سقط جنین، و تولد نوزاد مرده، اختلالاتی چون اوتیسم، اسکیزوفرنی، اختلالات دو قطبی، کوتاهی قد می شوند.
افزایش وزن: چاقی و افزایش وزن شدید در مردان باعث پایین آمدن کیفیت اسپرم می شود. وزن زیاد باعث ذخیره چربی ها و تداخل در تولید هورمون های مردان می شود. اگر مبتلا به اضافه وزن می باشید ابتدا برای سلامت بدن خود دست به تغییر در سبک غذایی خود بزنید و با مصرف صحیح مواد غذایی از وزن خود بکاهید. در این راستا برای نتیجه بخش بودن اقدام به لاغری، می توانید از متخصصان تغذیه بهره مند شوید.
هورمون تیروئید: کم کاری تیروئید در مردان باعث تداخل در عملکرد بیضه ها، میزان کم اسپرم و در نهایت کیفیت پایین منی می شود. با کاهش ید در غذا میتوان به درمان هورمون تیروئید پرداخت.
مشکلات هورمونی: تداخل در تولید هورمون ها در آقایان نیز همانند بانوان باعث ناباروری می شود. به هم خوردن تعادل هورمون تیروئید(کم کاری تیروئید)، پرولاکتین خون ،هورمون آدرنال و تستسترون و کم خونی می تواند باعث ناباروری در مردان شود.
تستسترون: کم بود تستسترون باعث عملکرد ضعیف بیضه ها می شود و در نتیجه کم شدن میل جنسی، اختلال در نعوظ، کم بودن تعداد اسپرم ها و ناباروری خواهد شد. استفاده از دارو و انجام به موقع دارو درمانی تحت نظر دکتر متخصص به رفع این مشکل کمک می کند.
پرولاکتین خون: بالا بودن پرولاکتین خون در مردان باعث کاهش تستسترون می گردد.
هورمون آدرنال: هورمون آدرنالین در برگیرنده عواطف و احساسات است. هورمون آدرنالین علاوه بر ساختن عواطف خوشایند، استرس و تنش را نیز می سازد و همانطور که اشاره کردیم استرس باعث تداخل در بارداری می شود.
کم خونی: کم خونی فقط برای زنان مطرح نمی باشد بلکه مردان نیز به این بیماری مبتلا می شوند. انواع مختلف بیماری کم خونی، به فقر آهن، تالاسمی، کم خونی آپلاستیک و کم خونی داسی شکل تقسیم می شوند. هنوز تحقیقات پزشکان در این باره ناقص است و آن را عامل قطعی ناباروری نمی دانند ولی مطمئن هستند که باعث تداخل در بارداری می شود. اگر سطح آهن در بدن آقایان کم باشد اکسیژن رسانی با تداخل صورت می پذیرد و در نهایت اکسیژن لازم به بافت های بدن نمی رسد که قطعا در باروری اثر گذار است. کمبود آهن باعث می شود مردان در رابطه جنسی دچار ناتوانی شوند زیرا که کم خونی شدید باعث نعوظ می شود. بهتر است دلایل به وجود آمدن کم خونی در مردان را بررسی کرد و سپس با دارو درمانی مانند مصرف قرص آهن و یا فولیک اسید به درمان آن پرداخت.
مشکلات دستگاه ایمنی بدن: در بدن برخی از مردان ماده ای به نام آنتی بادی تولید می شود. آنتی بادی علیه اسپرم ها عمل می کند و باعث کاهش حرکت اسپرم ها و یا بهم چسبیدن آن ها می شود. در این مسیر تعداد کمی از اسپرم ها به تخمک می رساند و تعداد زیادی از اسپرم ها در میانه راه چسبیدن به تخمک از بین می روند.
مشکلات ژنتیکی: مشکلات ژنتیکی مانند سندروم کلاین فلتر و یا سندروم کالمن و سندروم کارتاژنر می باشند.
سندروم کلاین: در سندروم کلاین فلتر علت به وجود آمدن آن بسیار نامشخص است. در این سندروم یک کروموزوم x اضافه است و این کروموزوم اضافی باعث تداخل در عملکرد رشدی و جسمانی و رفتاری فرد می شود. افراد مبتلا به این سندروم دارای بیضه های کوچک می باشند که در تولید تستسترون میزان بسیار کمی را ترشح می کنند. کم بودن هورمون تستسترون باعث به وجود آمدن سینه های بزرگ، تاخیر در بلوغ، کم بودن میزان موهای صورت و بیضه های کوچک می شود. این افراد غالبا دارای قد بسیار بلند هستند.
سندروم کالمن: سندروم کالمن نیز همانند سندروم کلاین با تاخیر در بلوغ همراه است. در این سندروم نیز تستسترون کم تولید می شود و بیضه ها حالت غیرطبیعی و کوچک به خود می گیرند. تشخیص این سندروم علاوه بر مشخص بودن صفات اولیه توسط متخصص اطفال و یا غدد صورت می پذیرد. متخصصان مربوطه با انجام معاینات اولیه، آزمایش خون و انواع تست ها، قادر به تشخیص این سندروم هستند.
سندروم کارتاژنر: سندروم کارتاژنر به دلیل عدم تحرک اسپرم، اختلال تنفسی و فقدان پروتئین، باعث ناباروری در مردان می شود. گاهی صفر بودن اسپرم در این سندروم ها رخ می دهد و صفر بودن اسپرم به اصطلاح آزواسپرمی نامیده می شود. به این نکته توجه کنید که مشکلات ژنتیکی و بروز سندروم ها در افراد طبیعی بسیار نادر رخ می دهد.
مشکلات ناهنجاری در ساختار بدن: مشکلات ناهنجاری در ساختار بدن مردان می تواند به صورت ظاهری قابل مشاهده باشند، از جمله: بیرون نیامدن کامل بیضه ها. تا ۳۰% نوزادان پسر به آن دچار می شوند، در تعداد زیادی از این نوزادان این ناهنجاری تا سه ماه پس از تولد خود به خود رفع می شود و فقط ۱% نوزادان پسر تا شش ماهگی مبتلا به بیضه های نزول نکرده می باشند. در صورت تشخیص بموقع این ناهنجاری قابل درمان است اما اگر بموقع درمان نشود باعث ناباروری در مردان می شود.
مشکل عفونت ها و التهاب ها: برخی از عفونت ها اگر به موقع درمان نشوند ممکن است باعث ناباروری و التهابات گردد. از عفونت های رایج در مردان عفونت سوزاک می باشد که قابل انتقال به شریک جنسی می باشد.از جمله التهاب ها می توان به التهاب بیضه یا یه اصطلاح التهاب اپیدیدیم اشاره کرد. التهاب بیضه باعث کاهش کیفیت تولید اسپرم و تحرک طبیعی اسپرم می شود.
واریکوسل: واریکوسل زمانی اتفاق می افتد که رگ های اطراف بیضه متورم و ملتهب می شوند. در زمان برقراری رابطه جنسی خروج اسپرم بسیار دشوار می شود و در نهایت کیفیت اسپرم پایین می آید. واریکوسل حتی در دوران نوجوانی نیز قابل مشاهده است و با یک عمل جراحی می توان به راحتی آن را درمان کرد.
مشکل در انزال: مشکل در انزال و یا فروکش انزال به دلیل مصرف بعضی داروها، برخی بیماری ها مانند دیابت و یا بعد از عمل جراحی پروستات و مجاری ادرار رخ دهد. مشکل در انزال به این صورت است که به هنگام برقراری رابطه جنسی و خروج منی، منی به جای خروج از دستگاه تناسلی به مثانه می رود و همان جا نیز خارج می شود و در نتیجه اسپرم از طریق ادرار دفع می شود.
تومورها: در مبتلا شدن به تومور چه از نوع بدخیم آن و چه از نوع خوش خیم امکان ناباروری وجود دارد. تحت درمان بودن و استفاده از دارو درمانی و شیمی درمانی در درمان تومور، علت اصلی ناباروری می باشد.
مشکل در رابطه جنسی: در رابطه جنسی اختلالات مربوط به نعوظ، انزال زودرس می تواند رابطه جنسی را تحت تاثیر قرار دهد. علاوه بر این اختلالات، مشکلات روحی و روانی می تواند بر کیفیت رابطه جنسی اثرگذار باشد و مانع از باروری شوند.
سابقه جراحی: گاهی برخی جراحی ها در روی برخی افراد منجر به ناباروری می گردد. از جمله به جراحی های وازکتومی، جراحی فتق، جراحی های پروستات و بیضه ها می توان اشاره کرد.
آزو اسپرمی: آزو اسپرمی به معنای صفر بودن اسپرم در آزمایش منی می باشد. برای درستی قطعی این مشکل فقط به انجام یک آزمایش نباید بسنده کرد بلکه باید دو الی سه آزمایش از مایع منی جمع آوری شود. آزواسپرمی به نوع انسدادی و غیر انسدادی تقسیم میشود. در آزواسپرمی انسدادی مسیر انتقال اسپرم بسته است و مانع از از رسیدن اسپرم به منی می شود.
در آزو اسپرمی غیر انسدادی کار درمان کمی پیچیده تر و سخت تر می شود زیرا که بیضه ها تولید اسپرم را انجام نمی دهند. آزو اسپرمی به سه دلیل به وجود می آید: اختلالات هورمونی، اختلالات بیضه و تولید اسپرم و در نهایت انسداد در مسیر انتقال اسپرم به تخمک.
اگر آزو اسپرمی به علت اختلالات هورمونی تشکیل شده باشد، پزشک متخصص به تجویز داروهای هورمونی مانند آمپول های هورمونی و تستسترون می پردازد. اگر آزو اسپرمی به علت اختلالات بیضه و تولید اسپرم به وجود آمده باشد، پزشک متخصص در اولین گام به بررسی شکل طبیعی بیضه ها می پردازد. اگر بیضه ها طبیعی نباشند از بیضه نمونه برداری می شود.
در نهایت اگر آزو اسپرمی در اثر انسداد مسیر انتقال اسپرم رخ داده باشد به بررسی حجم مایع منی پرداخته می شود. اگر پزشک متخصص خواهان جواب ارزیابی دقیق تر و صحیح تر در زمان سریع تر باشد به تجویز سونوگرافی از راه مقعد یا به اصطلاح سونوگرافی ترانس رکتال می پردازد. آزو اسپرمی هم مانند سایر مشکلات ناباروری قابل درمان است و از درمان هایی مانند وازکتومی و وازواپیدیدیموستومی استفاده می شود.
عوامل محیطی در ناباروری مردان
قرار گرفتن مداوم در معرض مواد شیمیایی و اشعه ها سبب ناباروری و یا تاخیر در باروری می شود. از عوامل محیطی می توان به موارد زیر اشاره کرد:
مواد شیمیایی و صنعتی: از مواد شیمیایی می توان به حشره کش ها، آفت کش ها، مواد رنگ ها، حلال های رنگ اشاره کرد که باعث کاهش تعداد اسپرم ها و ناباروری در مردان می شود.
پرتوهای رادیواکتیو: پرتوهای رادیواکتیو باعث تولید اسپرم به میزان کم می شود.
گرمای زیاد در اطراف بیضه ها: استفاده مداوم از لباس های تنگ و افزایش حرارت در ناحیه بیضه ها از دیگر دلایل ناباروری مردان می باشند. این نکته حائز اهمیت است که آلودگی هوا خطر اختلال در باروری و نازایی را همراه دارد.
استفاده از دخانیات: استفاده از مواد مخدر و یا سیگار حتی به صورت تفننی بر باروری مردان اثر می گذارد. مصرف سیگار و دخانیات تعداد اسپرم ها را کاهش می دهد و همچنین بر تحرک اسپرم نیز اثر گذار می باشند. مصرف سیگار علاوه بر تداخل بر باروری باعث اختلال در نعوظ نیز می شود. اگر می خواهید پدر شوید بهتر است با بهبود سبک زندگی و قطع مصرف دخانیات به والد شدن خود کمک کنید.
عوامل ناشناخته: عوامل ناشناخته تحت عنوان نازایی بدون علت مطرح میشوند. نازایی بدون علت هم در بانوان و هم در آقایان قابل مشاهده است. از دلایل نازایی بدون علت در بانوان میتوان به سندرم فولیکول پاره نشده، عفونت و باکتری های غیر قابل مشاهده، ضعف سیستم ایمنی بدن، تخمک های ناهنجار، غیر طبیعی بودن رحم، و بیماری های زمینه ای، و در آقایان به عدم توانایی اسپرم مردان در ورود به تخمک، عوامل روان شناختی، کلسترول بالا و ... اشاره کرد.
کلسترول بالا، یکی از مواردی است که باعث ناباروری آقایان می شود. تحقیقات نشان داده است مردانی که دارای کلسترول بالا می باشند در نعوظ اختلال داشته اند. کلسترول بالا با یک دوره تجویز دارو به راحتی قابل درمان است. از طرف دیگر، این نکته را مد نظر داشته باشید عوامل روان شناختی هم در آقایان و هم در بانوان بر ناباروری تاثیر گذار است.
ناباروری در مردان چگونه قابل تشخیص است؟
همانطور که بیان کردیم پزشک متخصص با بررسی تمام فاکتورهای سلامتی ابتدا در زنان و نتیجه حاصل نشدن باروری خواهان ویزیت کردن همسر وی می باشد. در این ویزیت از زوج خواسته می شود با پزشک متخصص در درمان ناباروری همراهی لازم انجام پذیرد تا عمل باروری صورت بپذیرد. برای تشخیص ناباروری در آقایان در ابتدا میزان سلامت بدن که شامل فاکتورهای اولیه مانند( سن، وزن،سابقه بیماری و جراحی و غیره) سنجیده می شود، سپس پزشک متخصص میزان کیفیت اسپرم را با انجام یک آزمایش به نام آنالیز مایع اسپرم مشاهده می نماید.
آزمایش اسپرم نشان دهنده میزان سلامت و زنده بودن اسپرم آقایان می باشد. در آزمایش اسپرم به بررسی سه عامل بسیار مهم از جمله: تعداد اسپرم ها، تحرک اسپرم ها، شکل اسپرم ها پرداخته می شود. برای گرفتن نمونه موظف به انجام دستورالعمل های تجویزی از سمت پزشک متخصص می باشید. ازجمله:
مورد ۱: باید از ۲۴ ساعت الی ۷۲ ساعت قبل از انجام آزمایش از انزال و برقراری رابطه جنسی خودداری کرد.
مورد ۲: در صورت مصرف الکل و کافئین باید دو الی پنج روز از مصرف آن ها خودداری شود.
مورد ۳: از مصرف داروهای هورمونی مانند مکمل های ورزشی خودداری شود، در صورت عدم اطلاع و مصرف آن ها به پزشک متخصص خود اطلاع دهید.
مورد ۴: در آزمایشگاه های انجام دهنده ها یک اتاق مخصوص در اختیار زوج ها قرار می گیرد، این آزمایشگاه ها چهار روش جمع آوری اسپرم را پیشنهاد می نمایند مانند: خودارضایی، رابطه جنسی با کاندوم، انجام رابطه جنسی و قطع به موقع آن قبل از انزال، با استفاده از جریان الکتریسیته که باعث تحریک و انزال می شود. اصولا خود ارضایی به عنوان اصلی ترین روش نمونه گیری اسپرم توصیه می شود.
به این نکته توجه داشته باشید که اگر خواهان انجام این آزمایش در منزل خود می باشید باید منی در زمان ۳۰ الی ۶۰ دقیقه بعد از خروج از بدن و در دمای مناسب به مرکز آزمایش تحویل داده شود. پس از آماده شدن نتیجه آزمایش که ۲۴ ساعت الی یک هفته زمان میبرد، پزشک متخصص به بررسی آن می پردازد. در این بررسی به چند عامل توجه می شود مانند:
مورد ۵: شکل اسپرم ها: میزان ۵۰% از اسپرم ها باید دارای شکل طبیعی و نرمال باشند، هنگامی که ۵۰% از اسپرم ها دارای شکل غیر طبیعی باشند قدرت باروری وی کاهش پیدا می کند.
مورد ۶: حرکت اسپرم ها: اسپرم ها باید پس از زمان یک ساعت بعد از انزال بیشتر از ۵۰% حرکت کنند. حرکت طبیعی اسپرم برای باروری بسیار مهم است تا اسپرم حرکت نکند تخمکی بارور نمی شود.
مورد ۷: حجم مایع منی: حجم مایع منی باید به طور طبیعی بیشتر از ۲ میلی متر باشد. اگر حجم مایع منی کم باشد اسپرم کمتری به تخمک می رسد. این نکته حائز اهمیت است که حجم مایع منی بصورت طبیعی مد نظر است. اگر مایع منی بسیار زیاد باشد اسپرم ها بسیار رقیق می شوند. چه حجم مایع منی کم و چه زیاد باعث ناباروری می شود.
مورد ۸: شمارش اسپرم ها: میزان نرمال تعداد اسپرم ها باید بین ۲۰ الی ۲۰۰ میلیون باشد. قطعا اگر تعداد اسپرم ها کم باشد بارداری دشوارتر می گردد.
مورد ۹: رنگ منی: رنگ طبیعی منی باید مایل به سفید و شیری باشد. رنگ هایی مانند رنگ قهوه ای و یا قرمز نشان دهنده غیر طبیعی بودن و وجود خون می باشد.
اگر نتایج غیر طبیعی باشد پزشک متخصص احتمالا آزمایشات دیگری را مانند: آزمایش خون، آزمایش ژنتیک، آزمایش هورمون، وازوگرافی و نمونه برداری از بیضه ها و آزمایش آنتی اسپرم و سونوگرافی ترانس رکتال پیشنهاد خواهد کرد.
- در آزمایش خون میزان نرمال هورمون ها سنجیده می شود.
- آزمایش ژنتیکی زمانی تجویز می گردد که مشاهده گردد تعداد اسپرم ها کم و یا صفر می باشد.
- سونوگرافی با استفاده از امواج صوتی تصویر داخلی بدن را به طور کامل نشان می دهد. سیستم ادراری و پروستات، سایز نرمال بیضه ها، وجود توده و یا کیست، فتق قابل مشاهده است. سونوگرافی ترانس رکتال یک بررسی بسیار دقیق از کیسه های منی و پروستات میباشد که از راه مقعد انجام می گردد.
- یکی دیگر از روش های تشخیصی جهت ناباروری وازوگرافی یا عکس رنگی از لوله های منی مردان است. در این روش در اتاق عمل ماده رنگی داخل لوله ها تزریق می شود و عکس برداری می گردد. در صورت انسداد لوله ها محل آن به صورت خیلی دقیق مشخص می شود.
این نکته را در نظر داشته باشید ناباروری به معنای پایان فرزندآوری نخواهد بود. با گسترش علم و پزشکی ناباروری روندی رو به کاهش و از بین رفتن دارد.
درمان قطعی و سریع ناباروری مردان چیست؟
در پاسخ به این سوال و تمامی سوال های مشابه مانند اینکه آیا ناباروری در مردان درمان می شود قطعا پاسخ مثبت است، مگر در موارد خیلی استثنایی مشکل آزواسپرمی که بارداری صورت نپذیرد. در اولین قدم برای درمان ناباروی مردان باید علتی که باعث این امر شده است را شناسایی نمود و با انجام روش هایی مانند دارو درمانی، درمان ناتوانی جنسی، جراحی، تلقیح داخلی یا IUI و لقاح آزمایشگاهی یا IVF میتوان به درمان ناباروری قطعی مردان پرداخت.
دارو درمانی: دارو درمانی زمانی صورت می پذیرد که دلیل ناباروری مردان مشکلات هورمونی و عفونت در دستگاه داخلی بدن باشد. مشکلات هورمونی بر تولید هورمون های مردانه یا هورمون تستوسترون اثر می گذارد. اصولا در دارو درمانی پزشک متخصص به تجویز داروهایی مانند گنادوتروپین، کلومیفن سیترات، منوتروپین، لتروزول و آنتی بیوتیک و یا تجویز آمپول مختلفی مانند فولیگنان و پی دی پرگ و گونال اف می پردازند.
درمان ناتوانی جنسی: ناتوانی جنسی هم در بانوان و هم در آقایان وجود دارد. برای درمان ناتوانی جنسی مردان به بررسی علت ناتوانی که ممکن است اختلال در نعوظ و یا انزال زودرس باشد با استفاده از دارو و آموزش های صحیح رفتاری به درمان آن پرداخت. بیاد داشته باشید مشکلات روحی مانند استرس فراوران بر عملکرد تولید اسپرم و ارتباط جنسی اثر گذار است.
عمل های جراحی: یکی از سریع ترین درمان قطعی ناباروری در مردان انجام عمل جراحی می باشد. حجم زیادی از مشکلات مردان با عمل جراحی قابل رفع شدن است. از جراحی های متداول می توان به موارد زیر اشاره کرد:
عمل وازکتومی: هنگامی که در لوله های اسپرم انسداد وجود داشته باشد و یا به بیضه ها آسیب رسیده شده باشد به عمل وازکتومی و یا وازووازوستومی پرداخته می شود. در این عمل انسداد لوله ها برطرف می گردد و به ترمیم رگ ها و لوله ها می پردازند.
جراحی وازواپیدیدیموستومی: در این جراحی به ترمیم و پیوند لوله های اسپرم و لوله های بیضه پرداخته می شود. این جراحی یک نوع روش برای برگرداندن وازکتومی است.
جراحی کشیدن اسپرم از بیضه ها: زمانی که هیچ اسپرمی وجود نداشته باشد از این جراحی برای یافتن اسپرم استفاده می شود. در جراحی اسپرم از بیضه ها با استفاده از بی حسی موضعی یک سوزن نازک به درون بیضه وارد می شود.
جراحی واریکوسل: اگر واریکوسل و یا انسداد وجود داشته باشد با یک جراحی ساده مشکل برطرف می شود. واریکوسل یکی از شایع ترین علت های ناباروری در مردان است و حدود ۴۰% از مردان به آن مبتلا می شوند.در عمل واریکوسل رگ های اتصال یافته قطع می شوند و این رگ های قطع شده به علت عدم حرکت خون بسیار کوچک می شوند و از بین می روند. در این جراحی که با بیهوشی صورت می پذیر یک برش کوچک بر روی پوست شکم انجام می گیرد و جراحی صورت می پذیرد.
تلقیح داخل رحمی اسپرم: به تلقیح داخل رحمی اسپرم به اصطلاح IUI گفته می شود. در هنگامی که ناباروری به دلیل مشکل در دهانه رحم بانوان و یا کیفیت پایین اسپرم و عدم رسیدن آن به تخمک باشد از این روش استفاده می گردد. در روش IUI زمان تخمک گذاری زنان مشخص می شود و اسپرم شسته می شود و با یک کاتتر بلند به داخل رحم انتقال پیدا می کند. احتمال موفقیت در روش IUI حدودا ۳۰% است و با استفاده از داروهای مکمل احتمال باروری افزایش پیدا می کند. یکی از عوارض این روش دوقلو زایی و یا چندقلو زایی می باشد.
تلقیح آزمایشگاهی: به تلقیح آزمایشگاهی به اصطلاح IVF گفته می شود. مراحل تلقیح آزمایشگاهی به چهار مرحله تقسیم می شود:
اولین مرحله تحریک تخمدان، دومین مرحله جمع آوری تخمک، سومین مرحله لقاح اسپرم و تخمک و در نهایت انتقال جنین می باشد.
روش IVF به زمان چهار الی شش هفته نیاز دارد، همانطور که ذکر کردیم اولین مرحله تحریک تخمدان است، تخمدان زن با داروهای تجویزی خاصی تحریک می شوند و سپس به جمع آوری تخمک می پردازند و هورمون مصنوعی به نام هورمون لوپرولاید تزریق می شود، هورمون لوپرولاید از آزادسازی تخمک ممانعت می کند. سپس رشد فولیکول را بررسی می نمایند. اگر فولیکول ها به میزان کافی رشد پیدا کرده باشند پزشک متخصص با کمک داروی تزریقی باعث بلوغ تخمک ها و آمادگی تخمک ها می شود و در سومین مرحله اسپرم به تخمک هدایت می شود و تخمک های بارور شده تکثیر پیدا می کنند. اگر لقاح صورت بگیرید و جنین ساخته شود آن ها را به رحم انتقال می دهند. این نکته حائز اهمیت است که شانس باروری در روش IVF بعد از ۳۵ سالگی کاهش پیدا می کند. در این روش نیز، امکان دوقلو زایی و چند قلوزایی وجود دارد.
تزریق درون سیتوپلاسمی: میکرواینجکشن یکی دیگر از روش های کمک باروری می باشد و بیشتر در زمانی که اسپرم های مرد بسیار کم باشد انجام می شود. مراحل تزریق درون سیتوپلاسمی یا میکرواینجکشن بسیار با روش IVF شباهت دارد و تنها در یک مرحله تفاوت هایی مشاهده می شود. در تزریق درون سیتوپلاسمی بعد از مرحله پانکچر به صورت مستقیم اسپرم به تخمک تزریق می گردد. دلیل استفاده این امر به این علت است که شانس بارداری افزایش پیدا کند.
ناباروری چه در زنان وچه در مردان در ایران روندی رو به کاهش و محو شدن دارد. پس اگر زمان باروری شما به تاخیر افتاده است با حفظ آرامش به پیدا کردن عوامل و علت اصلی آن بپردازید. گاهی تمام آزمایشات در هر زوج نشان دهنده سلامت آن ها می باشد و فقط میزان کم اسپرم باعث تداخل در تشکیل باروری شده است. اگر اسپرم از کیفیت خوبی برخوردار نیست و هنوز به قدر کامل از بین نرفته است با انجام روش های آسان به غیر از تجویزهای پزشک متخصص میتوانید به افزایش کمیت آن کمک کنید مانند:
کاهش استرس: استرس و عوامل تنش زا را برای خود کم کنید. استرس زیاد سبب تداخل در تولید هورمون ها می شود و عمل باروری را با تداخل مواجه می کند.
ترک الکل و مواد مخدر: همانطور که اشاره کردیم این موارد باعث کاهش کیفیت اسپرم می شود.
ورزش: ورزش منظم و حفظ وزن مناسب می تواند به بالا بردن کیفیت و سرعت زیاد اسپرم کمک رسان باشد.
تغذیه: مواد غذایی استفاده کنید که سبب افزایش کیفیت اسپرم شوند.
مصرف چه مواد غذایی در درمان ناباروی مردان اثر گذار است؟
آنتی اکسیدان: خوردن مواد غذایی دارای آنتی اکسیدان به تعداد نرمال تعداد اسپرم ها کمک می کند. آنتی اکسیدان ها مولکول هایی هستند که به غیرفعال سازی رادیکال های آزاد و ترکیبات ضرر رسان به سلول ها کمک زیادی می کنند. از انواع آنتی اکسیدان ها می توان به ویتامین سی، سلنیوم، ویتامین ای، ال کارنتین اشاره کرد.
چربی های مفید: چربی های سالم مانند امگا ۳ و امگا ۶ برای رشد سالم و طبیعی اسپرم لازم هستند. از مواد غذایی که دارای امگا هستند می توان به مصرف انواع ماهی و گردو اشاره داشت. همانطور که چربی های مفید به کیفیت اسپرم کمک می کنند چربی های غیر سالم از تعداد اسپرم ها و کیفیت آن ها می کاهد.
مصرف روی: مواد غذایی سرشار از روی باعث سلامت اسپرم و غلظت اسپرم می شود. روی در گوشت، تخم مرغ و ماهی وجود دارد.
ویتامین دی و کلسیم: ویتامین D'و کلسیم بر سلامت اسپرم ها اثر گذار هستند. تحقیقات نشان داده است کمبود ویتامین دی بر تعداد کم اسپرم ها اثر می گذارد. کلسیم را در خانواده لبنیات( شیر، ماست، کشک) و ویتامین دی را در ماهی میتوان یافت. علاوه بر این از قرص های ویتامین D و کلسیم بصورت روزانه میتوان استفاده کرد.
مواد غذایی مغذی: از جمله مواد غذایی مغذی که بر افزایش و کیفیت اسپرم تاثیرگذار هستند می توان به غلات ،گردو، موز، سیر، کلم بروکلی، اسفناج و انار و سبزیجات دارای برگ تیره مانند شنبلیله، آجیل و مارچوبه اشاره کرد.
غذاهای فست فود و کنسروی: غذاهای فست فودی و کنسروی باعث کاهش تستسترون و تولید کم اسپرم می شوند. استفاده از این غذاها را بسیار محدود نمایید.
چای سبز: چای سبز یک نوشیدنی طبیعی حاوی مقادیر زیادی از پلی فنول است که باعث کیفیت اسپرم و باروری می شود.
گیاه جینسینگ: گیاه جنسینگ از دیرباز در درمان اختلالات جنسی موثر واقع شده است. مصرف جینسینگ باعث افزایش میزان اسپرم در آقایان می شود.
اگر در بررسی های انجام شده کاهش منی مشاهده شد، با استفاده از غذاهای گرم وتر که باعث افزایش منی می شوند می توان به روند درمان کمک کرد. غذاهای گرم وتر مانند تخم مرغ، موز، گردو، گوشت گوسفندی، زنجبیل، پیاز، شلغم می باشند.
اگر بررسی ها اختلال در حرکت اسپرم ها را نشان داد از غذاهایی مانند گوشت گنجشک، مربای شقاقل، مربای زردک، و حلوا ارده میتوان استفاده کرد.
ورزش و افزایش باروری در مردان به چه میزان است؟
قطعا ورزش منظم باعث سلامت بدن می شود و هر اندازه بدن از سلامت کافی برخوردار باشد، اسپرم های تولید شده از کیفیت بالاتری برخوردار خواهند بود و همچنین تحرک اسپرم بیشتر می شود. پزشکان برای تنظیم طبیعی اسپرم در مردان فعالیت های بدنی متوسط را توصیه می کنند.
سخن پایانی
زمان بارداری به صورت طبیعی تا مدت یک سال، بدون استفاده از جلوگیری طبیعی است. اگر از اقدام به بارداری یک سال گذشت و بارداری صورت نگرفت بهتر است تحت نظر دکتر متخصص نازایی به انجام آزمایشات و سونوگرافی های تجویزی در زن و مرد پرداخته شود. به این نکته توجه داشته باشید که نازایی فقط برای زنان رخ نمی دهد بلکه در مردان به میزان ۳۵% عمل نازایی رخ می دهد.
ناباروری در مردان به علت های مختلفی شکل می گیرد مانند: سن ، افزایش وزن، مشکلات هورمونی و تداخل هورمون ها، مشکلات دستگاه ایمنی بدن، مشکلات ژنتیکی، ناهنجاری در ساختار داخلی بدن، عفونت و التهاب ها، آزواسپرمی، واریکوسل، مشکل در انزال، تومورها، مشکل در انجام رابطه جنسی، انواع جراحی های مردانه، عوامل تاثیرگذار محیطی، استفاده از دخانیات و در نهایت عوامل ناشناخته منجر به ناباروری و یا تاخیر در باروری می گردد.
نازایی بدون علت در زنان به علت سندرم فولیکول پاره نشده، تخمک های ناهنجار، غیر طبیعی بودن رحم، عفونت و باکتری های غیر قابل مشاهده، بیماری های زمینه ای، دلایل سیستم ایمنی بدن، و نازایی بدون علت در مردان به علت عدم توانایی اسپرم آقایان در ورود به تخمک، عوامل روان شناختی رخ می دهد.
ناباروری در مردان با استفاده از دارو درمانی و انواع آمپول ها، جراحی، درمان هایی مانند تلقیح IUI و یا تلقیح آزمایشگاهی IVF و درمان مشکلات جنسی قابل رفع خواهد بود. ناباروری در مردان قابل درمان است. اگر در بررسی ها صورت گرفته کیفیت کم اسپرم مشاهده شد می توان با انجام کارهایی ساده از جمله: دوری از استرس و عوامل استرس زا، قطع مصرف دخانیات و مشروبات الکلی، انجام منظم وزن و در پیش گرفتن یک تغذیه سالم به افزایش کیفیت اسپرم کمک کرد. انجام فعالیت منظم ورزشی در تولید اسپرم های باکیفیت و دارای تحرک زیاد بسیار موثر است.
با انتخاب مواد غذایی باکیفیت می توان کیفیت اسپرم را افزایش داد، در سبد غذایی روزانه خود از مصرف ویتامین ها وپروتئین ها غافل نشوید. مصرف امگا ۳ و امگا ۶ برای کیفیت اسپرم مفید است. ویتامین دی و کلسیم و روی بر تحرک و غلظت اسپرم اثر گذار می باشند. نوشیدنی های گرم مانند چای سبز بر اسپرم تاثیر مثبت دارد. قطعا پدر شدن ارزش جنگیدن با تمام عواملی که منجر به ناباروری می شود را دارد.
در این راستا با همسر خود در به بدست آوردن آرامش فکری و دور شدن از تنش های ناباروری همکاری کنید، به مسافرت و تفریح بپردازید. قطعا همسر شما مانند شما از تداخل در ناباروری ناخشنود است، اما بهتر است بدانید با افزایش روزانه علم و پزشکی ناباروری قابل درمان است . پزشکان متخصص نازایی و همچنین متخصصان کلیه و مجاری ادرار تا آخرین مرحله شما را همراهی می نمایند و قطعا والد شدن را به شما هدیه خواهند داد.












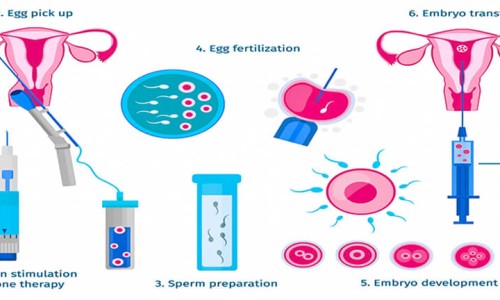

شما می توانید از طریق فرم زیر مشکل کودک خود را با ما در میان بگذارید. کارشناسان ما در کمترین زمان ممکن با شما تماس خواهند گرفت.
افزودن دیدگاه جدید